Öz
Amaç: Spontan intrakraniyal hipotansiyon (SİH), BOS’un spinal düzeyde kaybına bağlı heterojen bir hastalıktır. Bu çalışmada Bern SİH skoru ve morfometrik MRG ölçümleri ile etiyoloji arasındaki ilişki değerlendirilerek basamaklı bir tedavi algoritması önerilmesi amaçlanmıştır.
Yöntemler: Mart 2020–Şubat 2026 tarihleri arasında SİH tanısı doğrulanan dokuz hasta retrospektif olarak değerlendirildi. Bern skoru (0–9), pontomezensefalik açı (PMA), mamillo-pontin mesafe (MPM) ve klivoaksiyel açı (CXA) sistematik olarak ölçüldü. Hastalar Schievink sınıflamasına göre dört alt tipe ayrıldı; klinik yanıt NRS tabanlı üç kademeli sınıflamayla, komplikasyonlar Clavien-Dindo sistemiyle değerlendirildi.
Bulgular: Dokuzunun tamamı kadın olan hastalar (ortanca yaş 49,5 yıl) arasında Tip 1 (n=3), Tip 2 (n=1), Tip 3 CVF (n=2) ve kriptojenik (n=3) dağılımı saptandı. PMA 27,4°–37,5°, MPM 3,3–4,6 mm, CXA 141,5°–167,3° arasında ölçüldü; tüm değerler normal sınırların altındaydı. Venöz distansiyon işareti sekiz hastada (%88,9) pozitifti. Sekiz hastada (%88,9; %95 GA %52,0–%99,7) tam klinik yanıt elde edildi; Clavien-Dindo Grade IV–V komplikasyon gelişmedi.
Sonuç: Bern skoru, PMA ve CXA değerleri SİH etiyolojik alt tipi ve tedavi karmaşıklığıyla tutarlı biçimde örtüşmektedir. Tip 1 osteofitik sızıntılarda anatomik bası varlığında direkt cerrahi gereklidir; Tip 3 CVF’ler EKY’ye refrakter olup endovasküler embolizasyon birinci basamak invaziv tedaviyi oluşturur. CVF embolizasyonu sonrası rebound intrakraniyal hipertansiyon açısından MRG izlemi gerekmektedir.
Anahtar Kelimeler: spontan intrakraniyal hipotansiyon, Bern spontan intrakraniyal hipotansiyon skoru, pontomezensefalik açı, klivoaksiyel açı, epidural kan yaması, BOS-venöz fistül, tedavi algoritması
Giriş
Spontan Spontan intrakraniyal hipotansiyon (SİH), travma veya lomber ponksiyon gibi tetikleyici bir faktör olmaksızın gelişen spinal BOS kaçağına bağlı, ortostatik baş ağrısıyla seyreden sekonder bir baş ağrısı sendromudur.1,2 Kadınlarda erkeklere kıyasla yaklaşık 2:1 oranında daha sık görülür; vakaların büyük çoğunluğu yaşamın dördüncü ve beşinci evresinde (30–50 yaş aralığı) kümelenmektedir.3 Son yıllarda gerçekleştirilen popülasyon bazlı çalışmalar yıllık insidansı 4–5/100.000 olarak ortaya koymuştur.4,5
Schievink ve ark. tarafından önerilen sınıflamaya göre BOS sızıntıları üç tipe ayrılır: Tip 1 (osteofitik veya kalsifiye disk kaynaklı dural yırtık), Tip 2 (rüptüre meningeal divertikül) ve Tip 3 (BOS-venöz fistül, CVF).6 Bu etiyolojik ayrım, tedavi seçimini doğrudan etkilemektedir: Tip 1 ventral yırtıklarda kör epidural kan yaması (EKY) çoğunlukla yetersiz kalır; Tip 2 divertiküllerde hedefli EKY etkili olabilir; Tip 3 CVF’ler ise EKY’ye yanıtsız olup endovasküler veya cerrahi oklüzyon gerektirir.5,6,7,8
Radyolojik değerlendirme alanında Bern SİH beyin MRG skoru (0–9) spinal kaçak olasılığını tahmin etmede %79 duyarlılık ve %98 özgüllük sağlamaktadır.7 Pontomezensefalik açı (PMA) ≥40° eşiğinin EKY yanıtını öngördüğü bildirilmiş;9 klivoaksiyel açı (CXA) ise kaudal beyin sarkmasının nesnel bir ölçütü olarak tanımlanmıştır. Bu parametrelerle tedavi protokolü arasındaki ilişkiyi gösteren çalışmalar son derece kısıtlıdır.
Bu vaka serisinde Mart 2020–Şubat 2026 tarihleri arasında İstanbul Tıp Fakültesi Nöroşirürji kliniğine yatırılan dokuz SİH hastası sunulmaktadır. Çalışmanın amaçları: (i) Bern skoru, pontomezensefalik açı (PMA), mamillo-pontin mesafe (MPM) ve klivoaksiyel açı (CXA) parametrelerini sistematik biçimde tanımlamak; (ii) her etiyolojik alt tip için uygulanan basamaklı tedavi kararlarını betimlemek; (iii) uygulanabilir, kanıta dayalı bir yönetim algoritması önermektir.
Yöntemler
Çalışma Tasarımı
Bu çalışma, İstanbul Tıp Fakültesi Nöroşirürji kliniğinde yürütülen tek merkezli retrospektif bir vaka serisidir. Çalışma Helsinki Bildirgesi’nin 2013 revizyonuna ve PROCESS 2023 kılavuzuna10 uygun olarak gerçekleştirilmiştir. Retrospektif tasarım ve hasta verilerinin tam anonimleştirilmesi nedeniyle etik kurul onayı gerektirmemektedir.
Hasta Seçimi
Klinik kayıtlarında Mart 2020–Şubat 2026 tarihleri arasındaki intrakraniyal hipotansiyon tanılı hastalar tarandı. On bir olgu saptandı; iki olgu yatış sürecinde tanının kesin olarak dışlanması nedeniyle analize dahil edilmedi (Şekil 1). Kalan dokuz hasta çalışma kohortunu oluşturmaktadır. Dahil etme ölçütleri: ICHD-3 7.2.3 kriterleri11 veya Cheema ve ark. multidisipliner kılavuz tanı kriterlerini12 karşılayan SİH tanısı; klinik ve nörogörüntüleme kayıtlarının mevcudiyeti olarak belirlendi. Tedavi modalitesi veya klinik ağırlık derecesine dayalı dışlama ölçütü uygulanmadı.
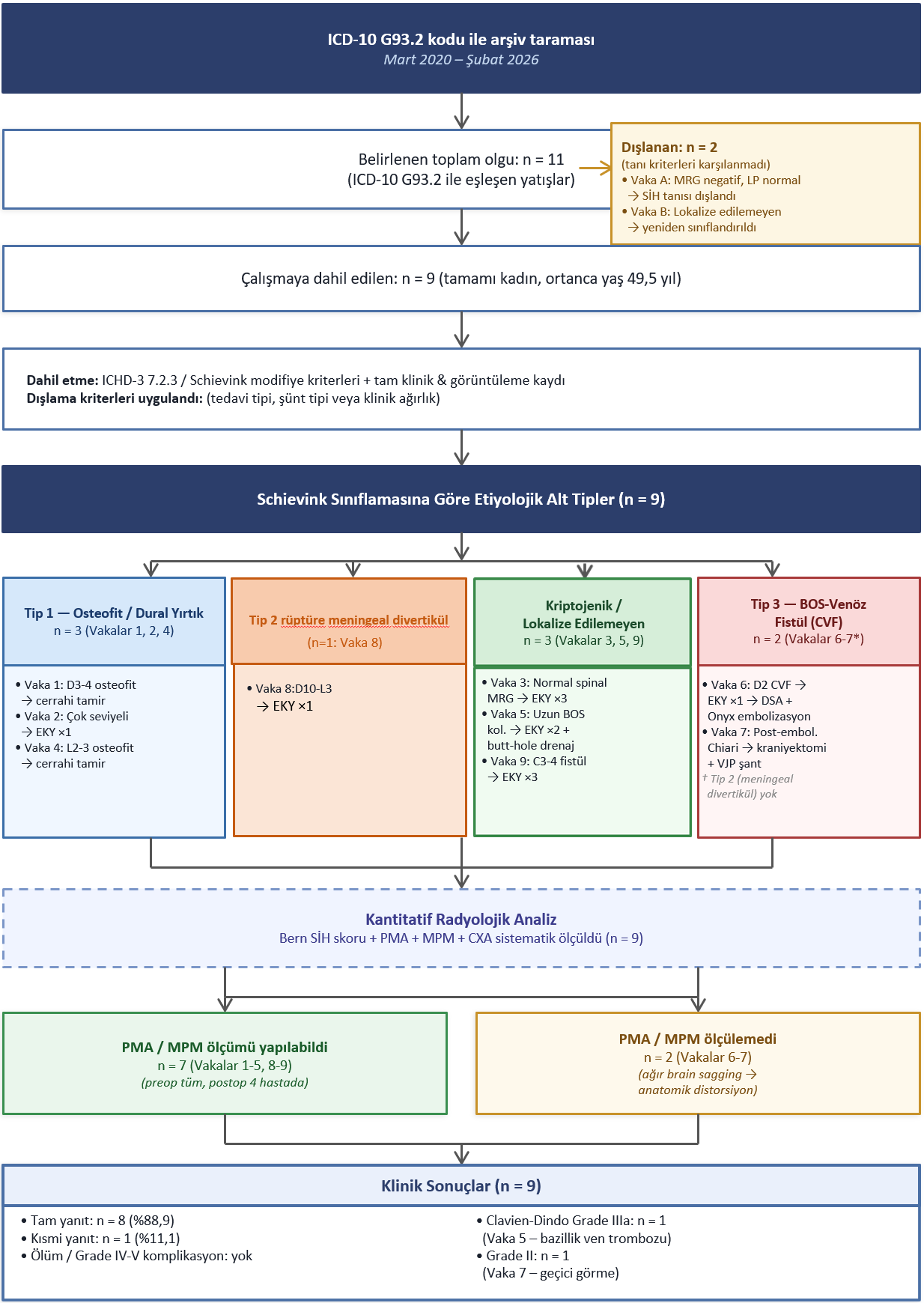
BOS = beyin omurilik sıvısı • CVF = BOS-venöz fistül • DSA = dijital subtraksiyon anjiografi • EKY = epidural kan yaması • ICD-10 = Uluslararası Hastalık Sınıflaması • LP = lomber ponksiyon • MPM = mammillopontin mesafe • MRG = manyetik rezonans görüntüleme • PMA = pontomezensefalik açı • CXA = klavyaksiyel açı • SİH = spontan intrakraniyal hipotansiyon • VJP = ventriküloperitoneal
*Vakalar 6 ve 7 aynı hastanın iki ayrı yatışını temsil etmektedir.
Kantitatif Radyolojik Değerlendirme
Kranyal MRG bulguları Bern SİH kranyal MRG skorlama sistemi7 kullanılarak sistematik olarak değerlendirildi (pakimeningeal kontrast tutulumu, venöz sinüs distansiyonu/VDİ, subdural sıvı koleksiyonu, suprasellar sisterna, prepontin sisterna ve hipofiz büyümesi; toplam 0–9 puan). PMA, sagittal T1 MRG’de mezensefalon dorsal yüzeyi ile pons ventral yüzeyi arasındaki kesişim açısı olarak ölçüldü (normal 55–75°; EKY yanıt eşiği ≥40°).9 MPM, midsagittal T1’de mamiller cismin alt ucundan ponsa dik mesafe olarak tanımlandı. CXA, sagittal BT görüntülerinde klivus posterior yüzeyi boyunca çizilen hat ile C2 aksı arasındaki açı olarak ölçüldü (normal >135°). VDİ, orijinal tanımına uygun şekilde kaydedildi.13 Tüm ölçümler tek bir araştırmacı tarafından retrospektif olarak yapıldı. PMA ve MPM ölçüm teknikleri Şekil 2’de gösterilmektedir.
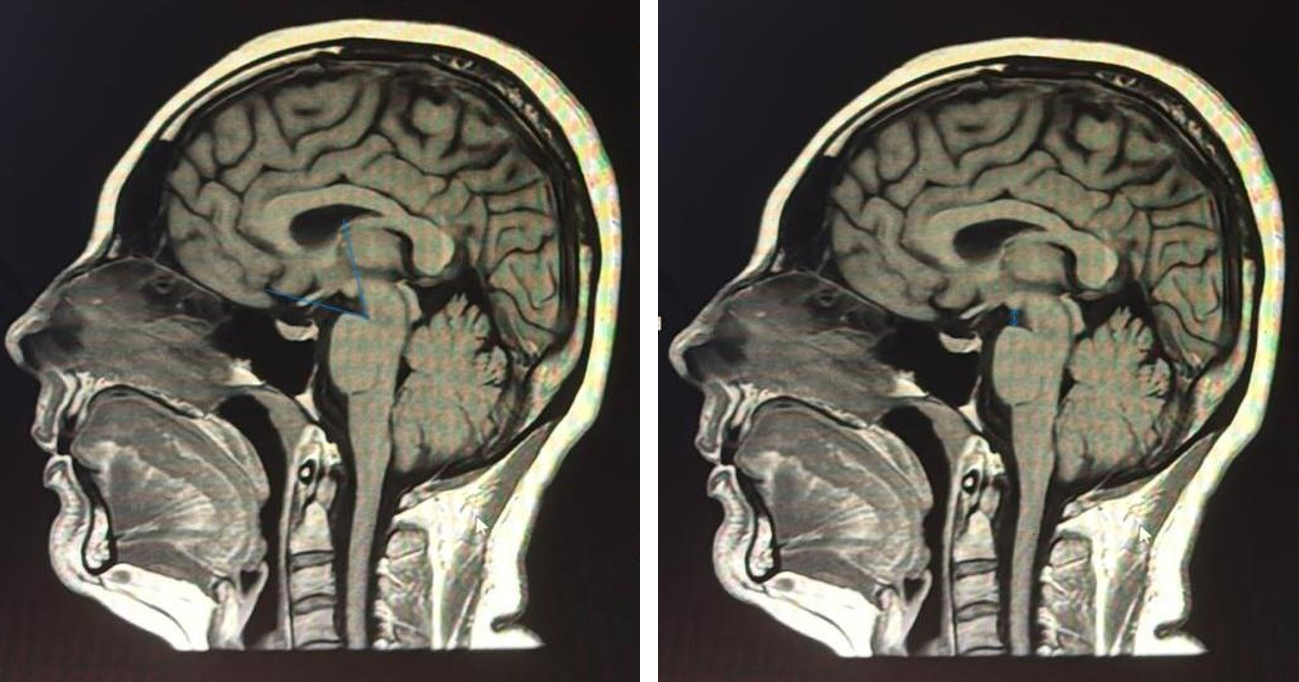
İstatistiksel Analiz
Sürekli değişkenler ortanca ve çeyrekler arası aralık (ÇAA) ile; kategorik değişkenler sıklık ve yüzde (%) olarak ifade edildi. Oranlar için %95 güven aralıkları Clopper–Pearson kesin yöntemiyle hesaplandı. Klinik yanıt, sayısal ağrı skoru (NRS) tabanlı üç kademeli sınıflama ile değerlendirildi; komplikasyonlar Clavien–Dindo sınıflamasına göre derecelendirildi.14 Preoperatif ve postoperatif radyolojik parametreler arasındaki farklar Wilcoxon işaretli sıra testi ile analiz edildi. Bern skoru ile PMA/MPM arasındaki ilişki Spearman korelasyon katsayısı (ρ) kullanılarak değerlendirildi. Etiyolojik alt tipler ile klinik yanıt arasındaki ilişki Fisher kesin testi ile analiz edildi. İstatistiksel anlamlılık düzeyi p<0,05 olarak kabul edildi. Ancak küçük örneklem büyüklüğü nedeniyle tüm istatistiksel analizler keşifsel nitelikte yorumlandı. Tüm analizler R (sürüm 4.3) kullanılarak gerçekleştirildi. Aynı hastaya ait tekrarlayan yatışlar, tek bir klinik sürecin parçası olarak değerlendirilmiş ve istatistiksel analizde bağımsız gözlemler olarak kabul edilmemiştir. Bu nedenle analizler hasta düzeyinde gerçekleştirilmiştir.
Bulgular
Hasta Özellikleri
Çalışmaya dokuz hasta dahil edildi; tamamı kadın (%100), ortanca yaş 49,5 yıl (ÇAA 40,5–55,5; aralık 35–59). Başvuru şikayeti tüm olgularda baş ağrısıydı; ortostatik baş ağrısı dokuz olgunun yedisinde (%77,8) mevcuttu. Etiyolojik dağılım: Tip 1 osteofitik sızıntı (n=3: Vakalar 1, 2, 4), Tip 2 rüptüre meningeal divertikül (n=1: Vaka 8), Tip 3 CVF (n=2: Vakalar 6 ve 7, aynı hastanın iki yatışı) ve kriptojenik SİH (n=3: Vakalar 3, 5, 9). Ayrıntılı hasta özellikleri Tablo 1’de sunulmaktadır.
| SDH: subdural hematom/efüzyon; CVF: BOS-venöz fistül; CXA: klivoaksiyel açı; VDİ: venöz distansiyon işareti. *Vakalar 6 ve 7 aynı hastanın iki ayrı yatışını temsil etmektedir. †Vaka 9'da VDİ şüpheli pozitif; görüntü kalitesi nedeniyle kesin değerlendirme yapılamamıştır. | ||||||||||
| Tablo 1. Dahil edilen dokuz hastanın klinik, görüntüleme ve temel radyolojik özellikleri | ||||||||||
| Vaka ID |
|
|
|
|
|
|
|
|
|
|
| Vaka 1 |
|
|
|
|
|
|
|
|
|
|
| Vaka 2 |
|
|
|
|
|
|
|
|
|
|
| Vaka 3 |
|
|
|
|
|
|
|
|
|
|
| Vaka 4 |
|
|
|
|
|
|
|
|
|
|
| Vaka 5 |
|
|
|
|
|
|
|
|
|
|
| Vaka 6* |
|
|
|
|
|
|
|
|
|
|
| Vaka 7* |
|
|
|
|
|
|
|
|
|
|
| Vaka 8 |
|
|
|
|
|
|
|
|
|
|
| Vaka 9 |
|
|
|
|
|
|
|
|
|
|
Kantitatif Radyolojik Analiz
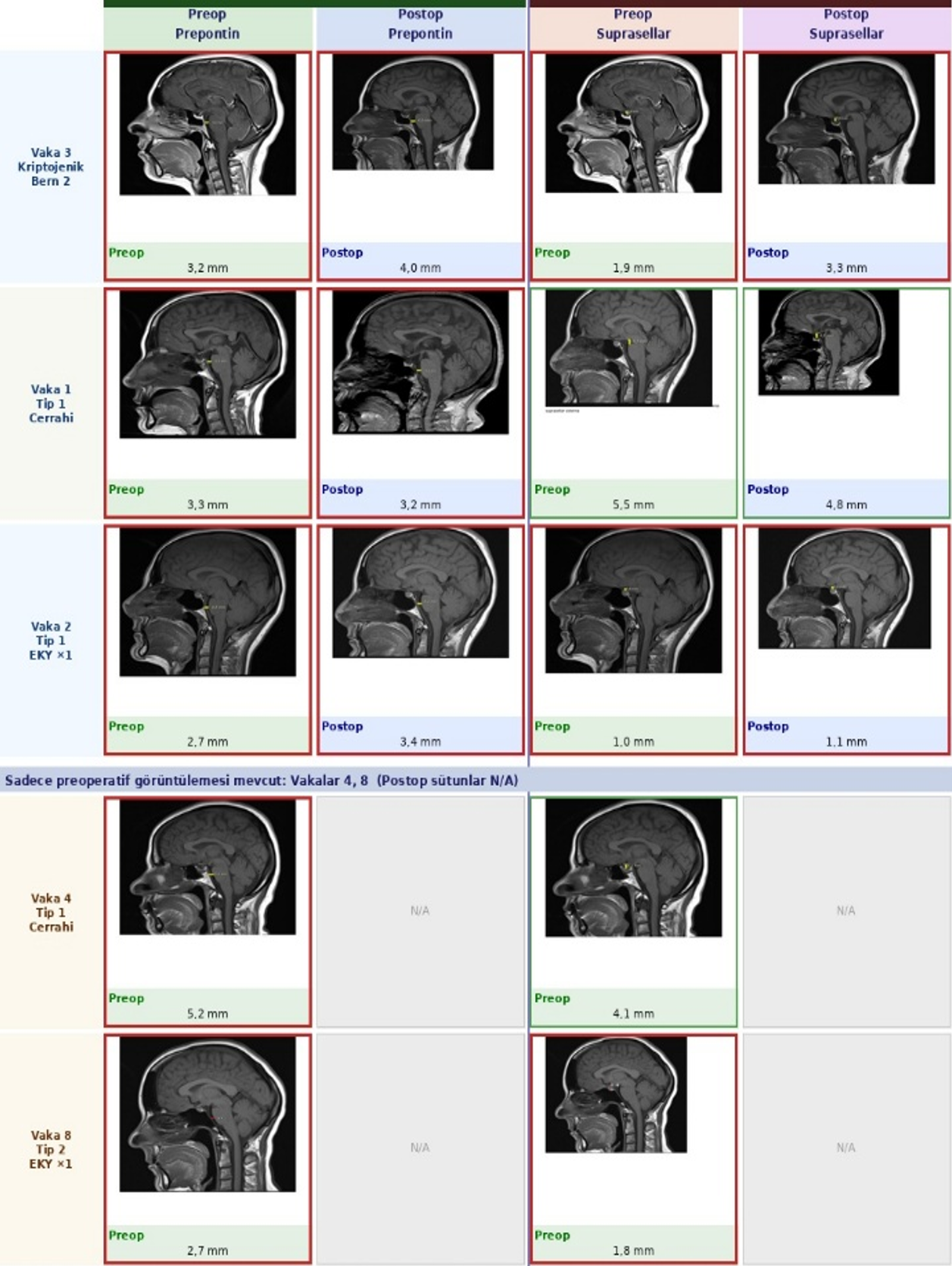
Ölçüm yapılabilen yedi hastada (Vakalar 1–5, 8–9) preoperatif PMA 27,4°–37,5° arasında dağıldı; tüm değerler normal referans aralığının (55–75°) ve Wu ve ark.’nın EKY yanıt eşiğinin (≥40°)9 belirgin altındaydı. MPM 3,3–4,6 mm (normal ~9–12 mm), CXA 141,5°–167,3° arasında saptandı (Şekil 3). Venöz distansiyon işareti (VDİ) sekiz hastada (%88,9) pozitifti. Postoperatif görüntüleme mevcut olan dört hastada (Vakalar 1, 2, 3, 9) en belirgin PMA artışı Vaka 3’te gözlendi (+17,4°); ancak hiçbir hastada normal referans aralığına ulaşılamadı. Vaka 9’da üç ardışık EKY sonrasında klinik iyileşme elde edilmesine karşın PMA hafifçe geriledi (37,5°→34,6°). Tüm ölçümler Tablo 2 ve Tablo 3’te özetlenmiştir (Şekil 4).
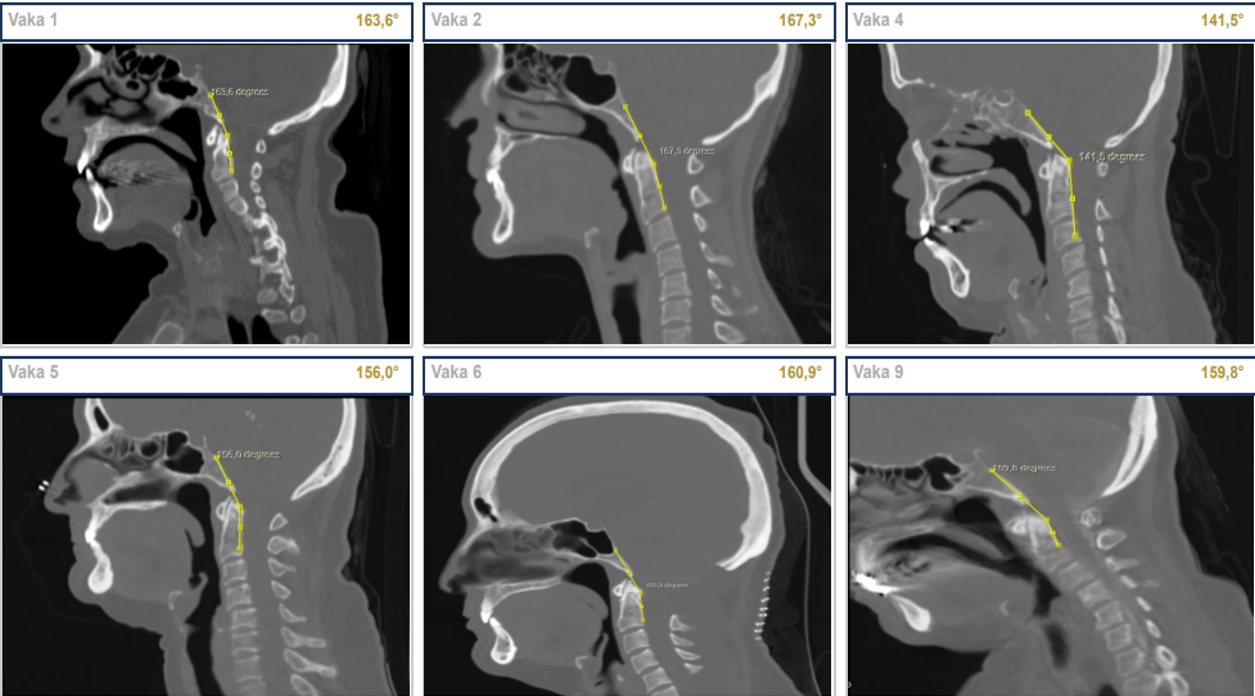
| Δ: fark; —: post-tedavi görüntüleme mevcut değil; ÖY: ölçüm yapılamadı. †Vakalar 6 ve 7 aynı hastanın iki ayrı yatışını temsil etmektedir. Normal referans: PMA 55–75°; EKY yanıt eşiği ≥40° (Wu ve ark.9); MPM normal ~9–12 mm; CXA normal >135°. | ||||||||
| Tablo 2. Preoperatif ve post-tedavi PMA, MPM ve CXA ölçümleri ile uygulanan tedaviler | ||||||||
| Vaka |
|
|
|
|
|
|
|
|
| Vaka 1 |
|
|
|
|
|
|
|
|
| Vaka 2 |
|
|
|
|
|
|
|
|
| Vaka 3 |
|
|
|
|
|
|
|
|
| Vaka 9 |
|
|
|
|
|
|
|
|
| Vaka 4 |
|
|
|
|
|
|
|
|
| Vaka 5 |
|
|
|
|
|
|
|
|
| Vaka 8 |
|
|
|
|
|
|
|
|
| Vaka 6† |
|
|
|
|
|
|
|
|
| Vaka 7† |
|
|
|
|
|
|
|
|
| Bern kriterleri: prepontin sisterna ≤6,5 mm → 1 puan; suprasellar sisterna ≤4,0 mm → 1 puan. —: post-tedavi görüntüleme mevcut değil. Vakalar 5, 6, 7 ve 9 için sisterna ölçümleri teknik olarak gerçekleştirilememiştir; bu vakalarda Bern skoru kalan parametreler (pakimeningeal kontrast tutulumu, VDİ, subdural sıvı koleksiyonu, hipofiz büyümesi) üzerinden hesaplanmıştır. | |||||||
| Tablo 3. Prepontin ve suprasellar sisterna ölçümleri ile Bern skoru. | |||||||
| Vaka |
|
|
|
|
|
|
|
| Vaka 1 |
|
|
|
|
|
|
|
| Vaka 2 |
|
|
|
|
|
|
|
| Vaka 3 |
|
|
|
|
|
|
|
| Vaka 4 |
|
|
|
|
|
|
|
| Vaka 8 |
|
|
|
|
|
|
|
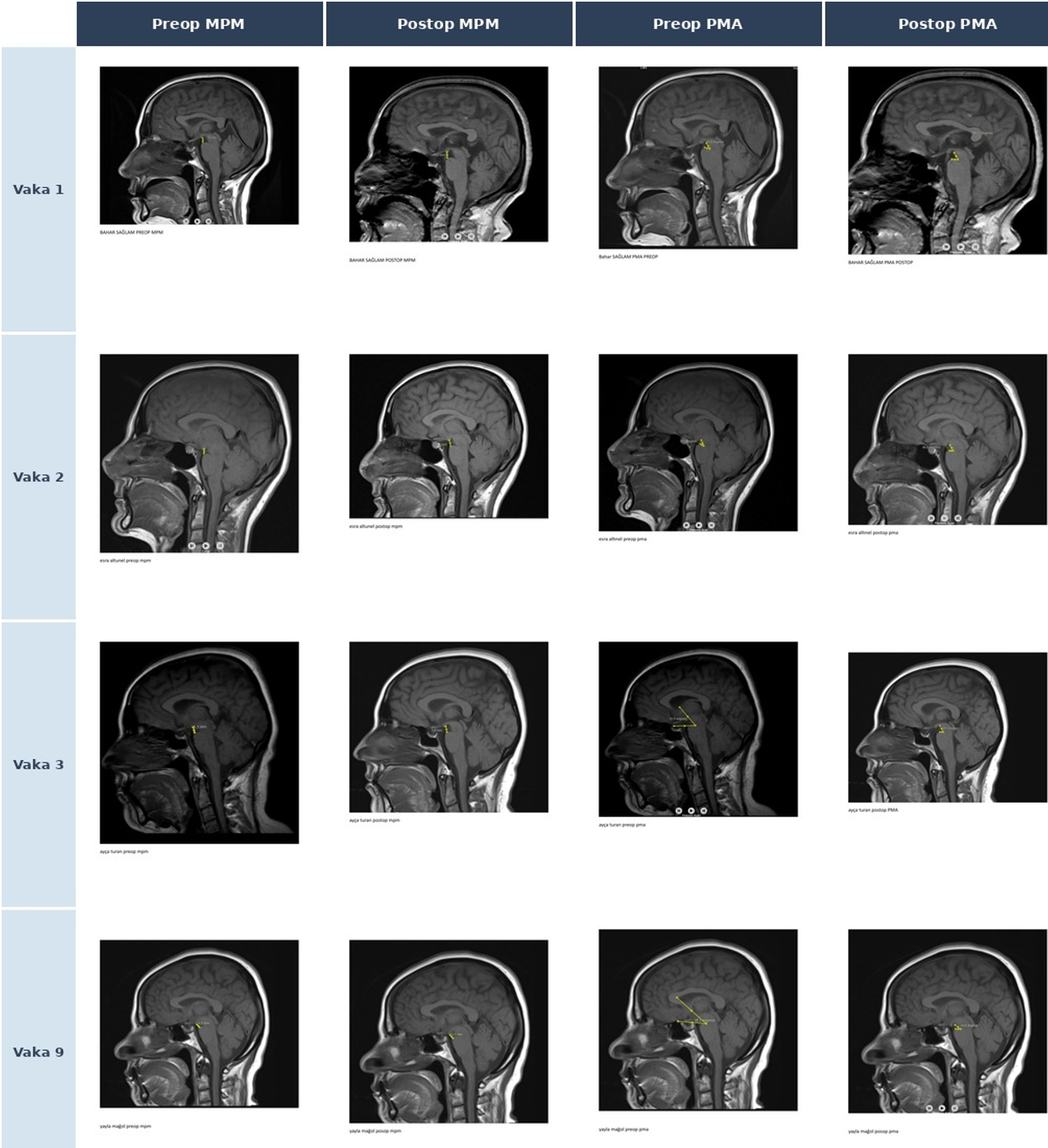
Bern skoru, PMA ve etiyolojik alt tip arasında tutarlı kümelenme gözlemlendi: CVF olguları (Vakalar 6–7) en yüksek Bern skoru (9) ve ölçülemeyen PMA ile ağır fenotipi temsil ederken, kriptojenik olgu Vaka 3 en düşük Bern skorunu (2) ve en belirgin radyolojik iyileşmeyi (%17,4° PMA artışı) gösterdi. İstatistiksel analiz özeti Tablo 4’te verilmektedir. Prepontin ve suprasellar sisterna ölçümleri Şekil 5’te sunulmaktadır.
| †Keşifsel nitelikte; n=4–9 çıkarımsal güç kısıtlıdır. Etki büyüklüğü r=Z/√n; r≥0,5 büyük etki. Tüm analizler R v4.3 ile gerçekleştirilmiştir. | ||||
| Tablo 4. İstatistiksel analiz özeti. †Keşifsel nitelikte; n=4–9 çıkarımsal güç kısıtlıdır. %95 GA: Clopper-Pearson kesin yöntemi. EKY: epidural kan yaması | ||||
| Analiz | Değişken / Grup | Sonuç / İstatistik | p | Etki büyüklüğü / Not |
| A. Wilcoxon İşaretli Sıra Testi — Preop vs. Postop (n=4: Vakalar 1, 2, 3, 9) | ||||
| Wilcoxon (ΔPMA) | Preop vs postop PMA (°) | Medyan Δ: +6,3° (ÇAA: +2,7–+17,4) | 0,250† | r=0,50 (orta-büyük); n=4 güç kısıtlı |
| Wilcoxon (ΔMPM) | Preop vs postop MPM (mm) | Medyan Δ: +0,5 mm (ÇAA: +0,1–+1,8) | 0,375† | r=0,37; n=4 güç kısıtlı |
| B. Spearman Korelasyonu — Bern Skoru ile Radyolojik Parametreler (n=7: Vakalar 1–5, 8–9) | ||||
| Spearman ρ (Bern–PMA) | Bern skoru – preop PMA | ρ=−0,64 (ters yönlü orta-güçlü) | 0,118† | Bern arttıkça PMA düşüyor; klinik yönde anlamlı |
| Spearman ρ (Bern–MPM) | Bern skoru – preop MPM | ρ=−0,57 (ters yönlü orta) | 0,178† | Bern arttıkça MPM kısalıyor |
| C. Fisher Kesin Testi — Etiyolojik Alt Tip ile Klinik Yanıt | ||||
| Fisher kesin testi | Etiyolojik alt tip – tam yanıt (4×2) | Tip 1: 3/3; Tip 2: 0/1; Tip 3: 2/2; Kriptojenik: 3/3 tam | 0,111† | Keşifsel; Tip 2 tek olgu sınırlı |
| D. Kesin %95 GA (Clopper-Pearson) — Klinik Sonuçlar | ||||
| Tam yanıt oranı | 8/9 (%88,9); kesin %95 GA | %52,0–%99,7 | — | Geniş GA küçük n yansıtır |
| EKY tam yanıt oranı | EKY alan 5 hastada 4/5 (%80,0) | Kesin %95 GA: %28,4–%99,5 | — | Vakalar 2, 3, 5, 8, 9 |
Tedavi Modaliteleri ve Sonuçlar
Kohort tüm tedavi spektrumunu yansıtmaktadır: tek EKY (Vaka 2), ardışık EKY (Vakalar 3 ve 9), Tip 1 için primer dura tamiri (Vakalar 1 ve 4), EKY’den burr-hole drenajına ilerleyen yönetim (Vaka 5), endovasküler CVF embolizasyonu (Vaka 6) ve embolizasyon sonrası Chiari + hidrosefali için posterior fossa dekompresyonu + V/P şant (Vaka 7).
Dokuz hastanın sekizi (%88,9; %95 GA %52,0–%99,7) taburculukta tam yanıt bildirdi; Vaka 8 kısmi yanıt ile taburcu edildi (göz ağrısı ve kulak basınç hissi devam etti). Clavien-Dindo Grade IV–V komplikasyon gelişmedi. Bir Grade IIIa komplikasyon kaydedildi (Vaka 5: sol bazilik ven trombozu, konservatif yönetildi); Vaka 7’de geçici görme bozukluğu (Grade II) taburculuk öncesinde düzeldi. Tüm tedavi detayları Tablo 5’te özetlenmiştir.
| EKY: epidural kan yaması; CVF: BOS-venöz fistül; DSA: dijital substraksiyon anjiyografi; V/P: ventriküloperitoneal şant; CXA: klivoaksiyel açı. *Vaka 6 başvurusu öncesinde dış merkezde başarısız EKY uygulanmıştır. | ||||||||
| Tablo 5. Tüm hastaların tedavi modaliteleri, işlem detayları ve klinik sonuçlar | ||||||||
| Vaka |
|
|
|
|
|
|
|
|
| Vaka 1 |
|
|
|
|
|
|
|
|
| Vaka 2 |
|
|
|
|
|
|
|
|
| Vaka 3 |
|
|
|
|
|
|
|
|
| Vaka 4 |
|
|
|
|
|
|
|
|
| Vaka 5 |
|
|
|
|
|
|
|
|
| Vaka 6 |
|
|
|
|
|
|
|
|
| Vaka 7 |
|
|
|
|
|
|
|
|
| Vaka 8 |
|
|
|
|
|
|
|
|
| Vaka 9 |
|
|
|
|
|
|
|
|
Tartışma
Bu dokuz hastalık vaka serisi, köklü biçimde farklı yönetim stratejileri gerektiren heterojen bir hastalık grubunu kapsamaktadır. Kranyal MRG değişikliklerinin şiddeti ne olursa olsun tedavi seçimi esas olarak SİH alt tipine göre yapılmalıdır.
EKY: Endikasyonlar ve Sınırlar
EKY, SİH’de en sık tercih edilen birinci basamak girişimdir; tek prosedür sonrasında hastaların yaklaşık %64’ünde yanıt sağlar15; tekrarlayan uygulamalarla bu oran %80’i aşabilmektedir.16 Bu seride EKY alan beş hastanın dördünde (%80) tam yanıt elde edildi. Vaka 2’de yaygın Tip 1 sızıntıya karşın tek EKY ile tam yanıt sağlanması, diffüz fenotipin lomber EKY’ye olumlu yanıt verebileceğini düşündürmektedir. Buna karşın Vaka 8, BOS kaçağının radyolojik olarak kaybolmasına rağmen rezidüel semptomların devam ettiği EKY’ye kısmi yanıt örneğini oluşturmaktadır; bu durum EKY’nin serebral venöz basıncı akut artırarak geçici bir rebound fenomenine yol açabileceğini akla getirmektedir.
Tip 1 Osteofitik Sızıntı: Cerrahi Endikasyon
Vakalar 1 ve 4’te osteofitik bası nedeniyle EKY atlanarak direkt cerrahi tamir uygulandı ve her iki olguda tam iyileşme sağlandı. Belirgin anatomik bası varlığı, EKY denemesi yapılmadan direkt cerrahiyi zorunlu kılmaktadır. Vaka 9’da C3-4 düzeyinde BOS kaçağı şüphesi BT miyelografi ile tam lokalize edilemedi; ardışık EKY ile klinik yanıt elde edilmesi bu olguyu kriptojenik fenotip olarak konumlandırmaktadır, ancak uzun dönemde kesin defekt saptanması halinde hedefe yönelik tedavi yeniden gündeme gelebilir.
Tip 3 CVF: Embolizasyon ve Rebound
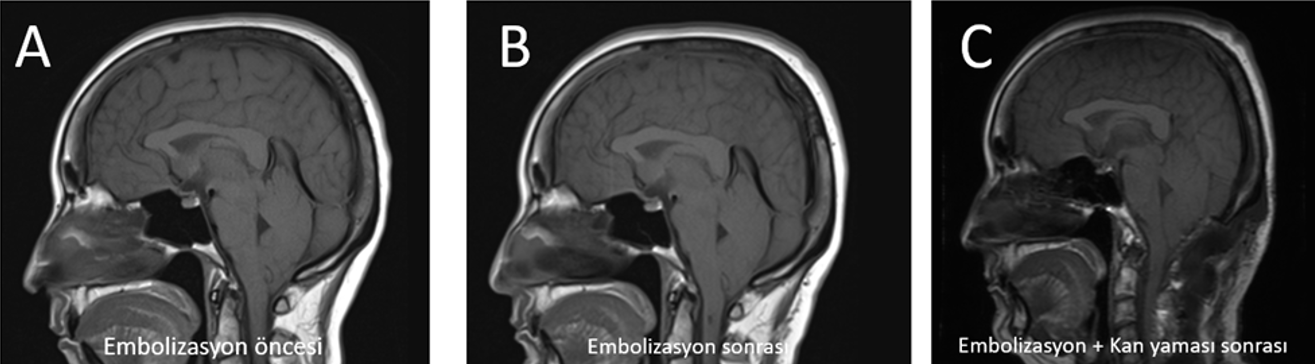
Vakalar 6 ve 7 (aynı hasta, iki yatış) CVF yönetiminin iki kritik ilkesini örneklemektedir. İlk yatışta dış merkezlerdeki EKY denemelerine yanıtsız Bern 9 olgu, BT miyelografi ile D2 hemiazigos CVF’si olarak tanımlanarak başarılı DSA embolizasyonu (Onyx) ile tedavi edildi; Pre- ve post-embolizasyon MRG görüntüleri Şekil 6’da sunulmaktadır.17,18 İkinci yatışta embolizasyon sonrası rebound intrakraniyal hipertansiyon, sekonder Chiari morfolojisi ve komünikan hidrosefali gelişti; posterior fossa dekompresyonu ve V/P şant gereksinimi oldu. Bu komplikasyon CVF tedavisi sonrasında aktif radyolojik izlemin kritik önemini vurgulamaktadır.
Önerilen Tedavi Algoritması
Bu bulgular ve mevcut literatür ışığında etiyolojik alt tipe dayalı basamaklı bir yönetim çerçevesi önerilmektedir (Şekil 7). Algoritma, Schievink sınıflamasını karar düğümü olarak kullanan altı aşamalı bir akışı temsil etmektedir: tanısal görüntülemenin standartlaştırılmasından başlayarak Tip 1 için cerrahi, Tip 2 ve kriptojenik olgular için EKY, Tip 3 CVF için ise EKY gecikmeksizin endovasküler embolizasyonu önermektedir. Bern skoru ≥7 ile PMA <30° birlikteliği, düşük eskalasyon eşiği ve yakın izlem gerektiren yüksek riskli grubu tanımlamaktadır.
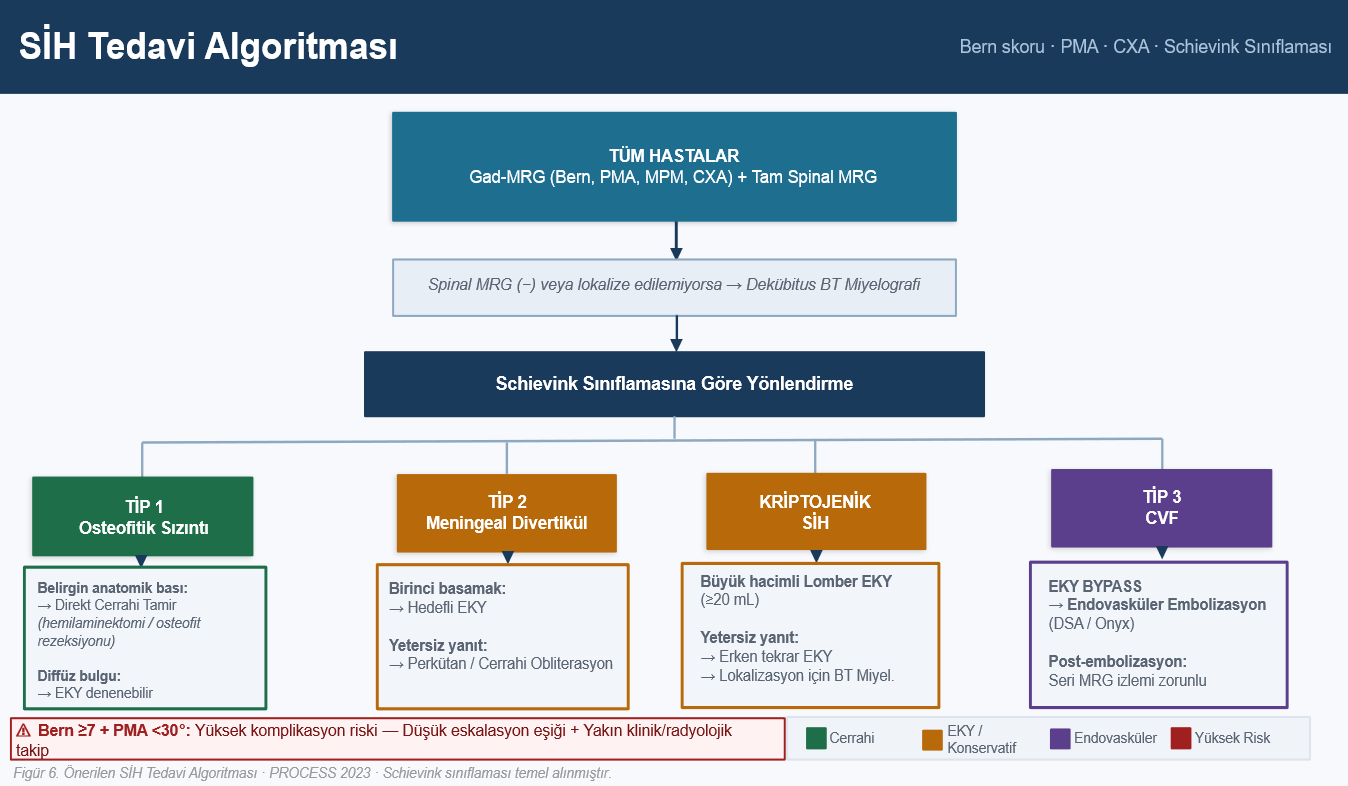
- Tüm hastalarda gadolinyumlu kranyal MRG (Bern, PMA, MPM, CXA) + tam spinal MRG. Spinal MRG negatif veya lokalizasyon dışıysa dekübitus BT miyelografi.
- Tip 1 osteofitik sızıntı: Belirgin anatomik bası → direkt cerrahi; diffüz bulgu → EKY denenebilir.
- Tip 2 rüptüre meningeal divertikül: Hedefli EKY birinci basamak; yetersiz yanıtta perkütan/cerrahi obliterasyon.
- Kriptojenik veya lokalize edilemeyen sızıntı: Büyük hacimli lomber EKY (≥20 mL); yetersiz yanıtta erken tekrar.
- Tip 3 CVF: EKY gecikmesi olmaksızın endovasküler embolizasyon veya cerrahi oklüzyon. Post-embolizasyonda seri MRG zorunlu.
- Bern ≥7 + PMA <30°: Yüksek komplikasyon riski; düşük eskalasyon eşiği ve yakın takip.
Çalışmanın Sınırlılıkları
Retrospektif tasarım ve küçük örneklem (n=9) bu çalışmanın temel kısıtlılıklarıdır. EKY hacimleri bazı olgularda doğrulanamamış; kantitatif MRG ölçümleri tek araştırmacı tarafından yapılmıştır (interrater güvenilirlik analizi yoktur). Serideki tüm hastaların kadınlardan oluşması, Tip 2 grubunda yalnızca tek olgu bulunması ve Tip 3 CVF grubunun aynı bireyin iki yatışından oluşması genellenebilirliği kısıtlamaktadır. Yapılandırılmış hasta temelli sonuç ölçütleri (HIT-6, PGIC) prospektif toplanmamış; uzun dönem takip yalnızca bir alt küme için mevcuttur.
Sonuç
Bu dokuz hastalık ardışık vaka serisi SİH yönetiminin altta yatan sızıntı etiyolojisine göre basamaklandırılması gerektiğini ortaya koymaktadır. Bern skoru, PMA ve CXA değerleri etiyolojik alt tip ve tedavi karmaşıklığıyla tutarlı biçimde örtüşmekte; bu parametreler standart klinik değerlendirmeye ek bir karar destek aracı olarak kullanılabilmektedir. Kriptojenik SİH fenotipi (Bern 2, normal spinal MRG, LP basıncı <5 cmH2O) erken tedaviyle tam yanıt elde edilebilen özgün bir alt grubu temsil etmektedir. CVF olgusundaki tam trajektori — embolizasyon, rebound hipertansiyon, sekonder Chiari + hidrosefali — basınç dinamiklerinin embolizasyon sonrasında aktif radyolojik izlem gerektirdiğini vurgulamaktadır. Prospektif çok merkezli kayıtlar ve standardize görüntüleme protokolleri, SİH alanında daha yüksek kanıt düzeyli araştırmaları mümkün kılacaktır.
Etik kurul onayı
Bu çalışma retrospektif bir tasarıma sahip olduğundan, insan katılımcılardan doğrudan veri toplanmamış ve müdahale gerçekleştirilmemiştir; bu nedenle etik kurul onayı alınmamıştır.
Yazarlık katkısı
Çalışma konsepti ve tasarımı: DA, EA; veri toplama: DA, EA, İYU; sonuçların analizi ve yorumlanması: DDB, TCU, PAS, YA; makaleyi hazırlama: DA, EA, İYU. Yazar(lar) sonuçları gözden geçirmiş ve makalenin son halini onaylamıştır.
Finansman
Yazar(lar), çalışmanın herhangi bir finansal destek almadığını beyan etmiştir.
Çıkar çatışması
Yazar(lar) herhangi bir çıkar çatışması olmadığını beyan etmiştir.
Ethical approval
This study has a retrospective design, so no data was collected directly from human participants and no intervention was performed; therefore, ethics committee approval was not obtained.
Source of funding
The authors declare the study received no funding.
Conflict of interest
The authors declare that there is no conflict of interest.
Kaynakça
- Schievink WI. Spontaneous spinal cerebrospinal fluid leaks and intracranial hypotension. JAMA 2006; 295: 2286-2296. https://doi.org/10.1001/jama.295.19.2286
- Mokri B. Spontaneous intracranial hypotension. Curr Neurol Neurosci Rep 2001; 1: 109-117. https://doi.org/10.1007/s11910-001-0005-y
- Schievink WI. Spontaneous ıntracranial hypotension. N Engl J Med 2021; 385: 2173-2178. https://doi.org/10.1056/NEJMra2101561
- Kranz PG, Tanpitukpongse TP, Choudhury KR, Amrhein TJ, Gray L. How common is normal cerebrospinal fluid pressure in spontaneous intracranial hypotension? Cephalalgia 2016; 36: 1209-1217. https://doi.org/10.1177/0333102415623071
- D’Antona L, Jaime Merchan MA, Vassiliou A, et al. Clinical presentation, investigation findings, and treatment outcomes of spontaneous intracranial hypotension syndrome: a systematic review and meta-analysis. JAMA Neurol 2021; 78: 329-337. https://doi.org/10.1001/jamaneurol.2020.4799
- Schievink WI, Maya MM, Jean-Pierre S, Nuño M, Prasad RS, Moser FG. A classification system of spontaneous spinal CSF leaks. Neurology 2016; 87: 673-679. https://doi.org/10.1212/WNL.0000000000002986
- Dobrocky T, Grunder L, Breiding PS, et al. Assessing spinal cerebrospinal fluid leaks in spontaneous intracranial hypotension with a scoring system based on brain magnetic resonance imaging findings. JAMA Neurol 2019; 76: 580-587. https://doi.org/10.1001/jamaneurol.2018.4921
- Amrhein TJ, Williams JW, Gray L, et al. Efficacy of epidural blood patching or surgery in spontaneous intracranial hypotension: a systematic review and evidence map. AJNR Am J Neuroradiol 2023; 44: 730-739. https://doi.org/10.3174/ajnr.A7880
- Wu JW, Hseu SS, Fuh JL, et al. Factors predicting response to the first epidural blood patch in spontaneous intracranial hypotension. Brain 2017; 140: 344-352. https://doi.org/10.1093/brain/aww328
- Mathew G, Sohrabi C, Franchi T, et al. Preferred reporting of case series in surgery (PROCESS) 2023 guidelines. Int J Surg 2023; 109: 3760-3769. https://doi.org/10.1097/JS9.0000000000000940
- Cheema S, Anderson J, Angus-Leppan H, et al. Headache classification committee of the International Headache Society (IHS) the international classification of headache disorders, 3rd edition. Cephalalgia 2018; 38 :1-211. https://doi.org/10.1177/0333102417738202
- Multidisciplinary consensus guideline for the diagnosis and management of spontaneous intracranial hypotension. J Neurol Neurosurg Psychiatry 2023; 94: 835-843. https://doi.org/10.1136/jnnp-2023-331166
- Farb RI, Forghani R, Lee SK, Mikulis DJ, Agid R. The venous distension sign: a diagnostic sign of intracranial hypotension at MR imaging of the brain. AJNR Am J Neuroradiol 2007; 28: 1489-1493. https://doi.org/10.3174/ajnr.A0621
- Clavien PA, Barkun J, de Oliveira ML, et al. The Clavien-Dindo classification of surgical complications: five-year experience. Ann Surg 2009; 250: 187-196. https://doi.org/10.1097/SLA.0b013e3181b13ca2
- D’Antona L, Jaime Merchan MA, Vassiliou A, et al. Clinical presentation, ınvestigation findings, and treatment outcomes of spontaneous ıntracranial hypotension syndrome: a systematic review and meta-analysis. JAMA Neurol 2021; 78: 329-337. https://doi.org/10.1001/jamaneurol.2020.4799
- Uppal V, Russell R, Sondekoppam RV, et al. Evidence-based clinical practice guidelines on postdural puncture headache: a consensus report from a multisociety international working group. Reg Anesth Pain Med 2024; 49: 471-501. https://doi.org/10.1136/rapm-2023-104817
- Duvall JR, Robertson CE, Cutsforth-Gregory JK, Carr CM, Atkinson JL, Garza I. Headache due to spontaneous spinal cerebrospinal fluid leak secondary to cerebrospinal fluid-venous fistula: case series. Cephalalgia 2019; 39: 1847-1854. https://doi.org/10.1177/0333102419881673
- Brinjikji W, Savastano LE, Atkinson JLD, Garza I, Farb R, Cutsforth-Gregory JK. A novel endovascular therapy for csf hypotension secondary to csf-venous fistulas. AJNR Am J Neuroradiol 2021; 42: 882-887. https://doi.org/10.3174/ajnr.A7014
Telif hakkı ve lisans
Telif hakkı © 2026 Yazar(lar). Açık erişimli bu makale, orijinal çalışmaya uygun şekilde atıfta bulunulması koşuluyla, herhangi bir ortamda veya formatta sınırsız kullanım, dağıtım ve çoğaltmaya izin veren Creative Commons Attribution License (CC BY) altında dağıtılmıştır.






